Karpaltunnelsyndrom: umfassender Leitfaden zu Symptomen, Diagnostik, Behandlung und Rehabilitation
Das Karpaltunnelsyndrom ist eine häufige Erkrankung, die weltweit Millionen Menschen betrifft und Schmerzen, Kribbeln sowie eine nachlassende Handkraft auslösen kann. Es ist deutlich mehr als ein kurzer „Nervmoment“: Die Beschwerden können den Alltag spürbar erschweren – vom Tippen am Computer bis zum sicheren Halten einer Kaffeetasse. In diesem ausführlichen Ratgeber führen wir Sie Schritt für Schritt durch das Thema: von den Ursachen und den ersten Warnzeichen über einfache Selbsttests bis hin zu modernen Therapieoptionen, einschließlich der minimalinvasiven Hydrodekompression (Hydrodissektion). Sie erfahren außerdem, wann eine ärztliche Abklärung sinnvoll bzw. notwendig ist und wie Sie mit gezielter Rehabilitation und Übungen wieder zuverlässig zu voller Funktion zurückfinden.
Inhaltsverzeichnis
- Was ist das Karpaltunnelsyndrom und welche Ursachen hat es?
- Typische Symptome: Woran erkennt man das Problem?
- Diagnostik: von Heimtests bis zu spezialisierten Untersuchungen
- Behandlung: von Physiotherapie bis zu modernen Verfahren
- Rehabilitation und Übungen: der Schlüssel zur vollen Belastbarkeit
- Vorbeugung und Ergonomie: wie Rückfälle vermieden werden
- Häufig gestellte Fragen (FAQ)
Was ist das Karpaltunnelsyndrom und welche Ursachen hat es?
Beim Karpaltunnelsyndrom (auch: Karpaltunnel-Syndrom) handelt es sich um ein neurologisches Beschwerdebild, das durch Druck auf den Nervus medianus im Bereich des Handgelenkkanals entsteht. Stellen Sie sich den Karpaltunnel als engen Durchgang vor: Boden und Seiten werden von Handwurzelknochen gebildet, „oben“ liegt ein kräftiges Band (das quer verlaufende Karpalband). Durch diesen Tunnel laufen neben den Beugesehnen der Finger auch die entscheidenden Nervenfasern des Medianus – zuständig für das Gefühl im Daumen, Zeigefinger, Mittelfinger und der daumenseitigen Hälfte des Ringfingers sowie für die Muskulatur am Daumenballen, die den präzisen Griff ermöglicht.
Das Prinzip ist einfach: Wird es in diesem ohnehin engen Raum noch enger, kommt es zu einem anhaltenden Druck auf den Nerv. Dieser Druck kann die Durchblutung beeinträchtigen und die Nervenfunktion stören – spürbar als typische Symptome des Karpaltunnelsyndroms wie Kribbeln, Taubheit oder Schmerzen. Entzündungen, Schwellungen der Sehnen oder degenerative Veränderungen reduzieren die „Reserve“ im Kanal und setzen die Kette der Beschwerden in Gang.
Zu den häufigsten Ursachen und Risikofaktoren für das Karpaltunnelsyndrom zählen:
- Überlastung und wiederholte Bewegungen: Langes Arbeiten am Computer, Fließbandtätigkeiten, Musizieren oder der Einsatz vibrierender Werkzeuge können Mikroverletzungen und Reizungen begünstigen.
- Begleiterkrankungen: Diabetes, rheumatoide Arthritis (RA), Schilddrüsenunterfunktion oder Nierenerkrankungen können Schwellungen und Gewebeveränderungen fördern und damit den Druck erhöhen. Wenn bei Ihnen zusätzlich Risikofaktoren wie dauerhaft erhöhte Blutzuckerwerte im Raum stehen, finden Sie praktische Warnsignale und Diagnostik-Schritte in unserem Beitrag Diabetes-Symptome erkennen und rechtzeitig handeln.
- Hormonelle Veränderungen: Schwangerschaft und Menopause gehen bei manchen Menschen mit Wassereinlagerungen einher, die den Karpaltunnel zusätzlich verengen können.
- Verletzungen: Ein zurückliegender Handgelenksbruch oder eine Luxation kann die Anatomie verändern und einen sekundären Engpass auslösen.
- Anatomische Veranlagung: Ein von Natur aus enger Karpaltunnel erhöht die Wahrscheinlichkeit, dass sich ein Karpaltunnelsyndrom entwickelt.
Typische Symptome: Woran erkennt man das Problem?
Die Beschwerden beim Karpaltunnelsyndrom beginnen selten abrupt. Häufig entwickeln sie sich schleichend und nehmen über Wochen oder Monate zu – genau das macht die frühe Einordnung manchmal schwierig. Wer die typischen Symptome des Karpaltunnelsyndroms kennt, kann jedoch rechtzeitig reagieren und bleibende Nervenschäden vermeiden.
Typische Anfangsbeschwerden:
Zu Beginn berichten viele Betroffene über Kribbeln, Taubheitsgefühle (Parästhesien) oder ein „elektrisierendes“ Gefühl im Versorgungsgebiet des Nervus medianus. Betroffen sind vor allem:
- Daumen
- Zeigefinger
- Mittelfinger
- die daumenseitige Hälfte des Ringfingers
Häufig treten die Symptome an beiden Händen auf, meist jedoch stärker an der dominanten Hand.
Typische nächtliche Zeichen:
Ein besonders charakteristisches Warnsignal sind nächtliches Kribbeln und Taubheit, die Betroffene aus dem Schlaf wecken können. Viele schütteln dann die Hand aus („Ausschütteln“), um Erleichterung zu bekommen. Der Grund: Im Schlaf sind die Handgelenke oft gebeugt, wodurch der Tunnel enger wird und der Nerv stärker unter Druck gerät. Zusätzlich kann in Rückenlage etwas mehr Flüssigkeit in die Extremitäten verlagert werden – auch das kann die Beschwerden verstärken.
Fortgeschrittene Symptome:
Hält die Kompression lange an, kommen zu den Sensibilitätsstörungen motorische Probleme hinzu. Das ist ein Hinweis auf eine zunehmende Nervschädigung und sollte zeitnah ärztlich abgeklärt werden. Typisch sind:
- Nachlassende Griffkraft: z. B. Schwierigkeiten beim Öffnen eines Glases oder beim Halten schwererer Gegenstände.
- Gegenstände fallen aus der Hand: Die Feinmotorik wird unsicher, etwa beim Knöpfen oder Schreiben.
- Muskelabbau am Daumenballen: In ausgeprägten Fällen kann eine sichtbare Abflachung an der Daumenbasis auftreten.
Atypische Beschwerden:
Manchmal strahlt der Schmerz aus. Dann werden Handgelenkschmerzen oder Schmerzen entlang des Arms vom Ellenbogen bis zum Handgelenk (seltener bis zur Schulter) beschrieben. Das kann irreführend sein und muss von anderen Ursachen, etwa Problemen der Halswirbelsäule, abgegrenzt werden.
Diagnostik: von Heimtests bis zu spezialisierten Untersuchungen
Eine verlässliche Diagnose ist die Grundlage für eine wirksame Therapie. Sie setzt sich in der Regel aus Anamnese, körperlicher Untersuchung und – je nach Befund – ergänzenden Tests zusammen. Eine erste Orientierung ist auch zu Hause mit einfachen Provokationstests möglich. Wichtig: Diese Tests liefern nur Hinweise; die endgültige Diagnose sollte immer durch eine Ärztin oder einen Arzt gestellt werden.
Provokationstests für zu Hause: Phalen-Test und Tinel-Test

Ziel dieser Tests ist es, die Beschwerden durch kurzfristig erhöhten Druck im Karpaltunnel auszulösen. Wie Fachleute bei Phalen-Test zur Diagnose des Karpaltunnelsyndroms erläutern, gehören sie zur klinischen Standarduntersuchung.
- Phalen-Test:
- Anleitung: Legen Sie die Handrücken beider Hände aneinander, sodass die Handgelenke maximal gebeugt sind (Finger zeigen nach unten). Halten Sie diese Position 60 Sekunden.
- Auswertung: Treten währenddessen Kribbeln oder Taubheit in Daumen, Zeige- oder Mittelfinger auf bzw. verstärken sich, spricht das für einen positiven Test.
- Grenzen: Die Aussagekraft ist begrenzt: Ein negativer Test schließt ein Karpaltunnelsyndrom insbesondere im Frühstadium nicht sicher aus.
- Tinel-Test:
- Anleitung: Strecken Sie den Arm und legen Sie ihn entspannt ab (z. B. auf einem Tisch), Handfläche nach oben. Klopfen Sie mit dem Zeige- oder Mittelfinger der anderen Hand sanft über den Bereich des Karpaltunnels (mittig an der Handwurzel, zur Handfläche hin).
- Auswertung: Ein „Stromschlag“-Gefühl oder Kribbeln, das in die Finger ausstrahlt, gilt als positives Zeichen.
- Grenzen: Auch hier ist die Sensitivität nicht perfekt – ein positiver Befund ist jedoch ein starker diagnostischer Hinweis.
Diagnose bestätigen: EMG/ENG und Ultraschall
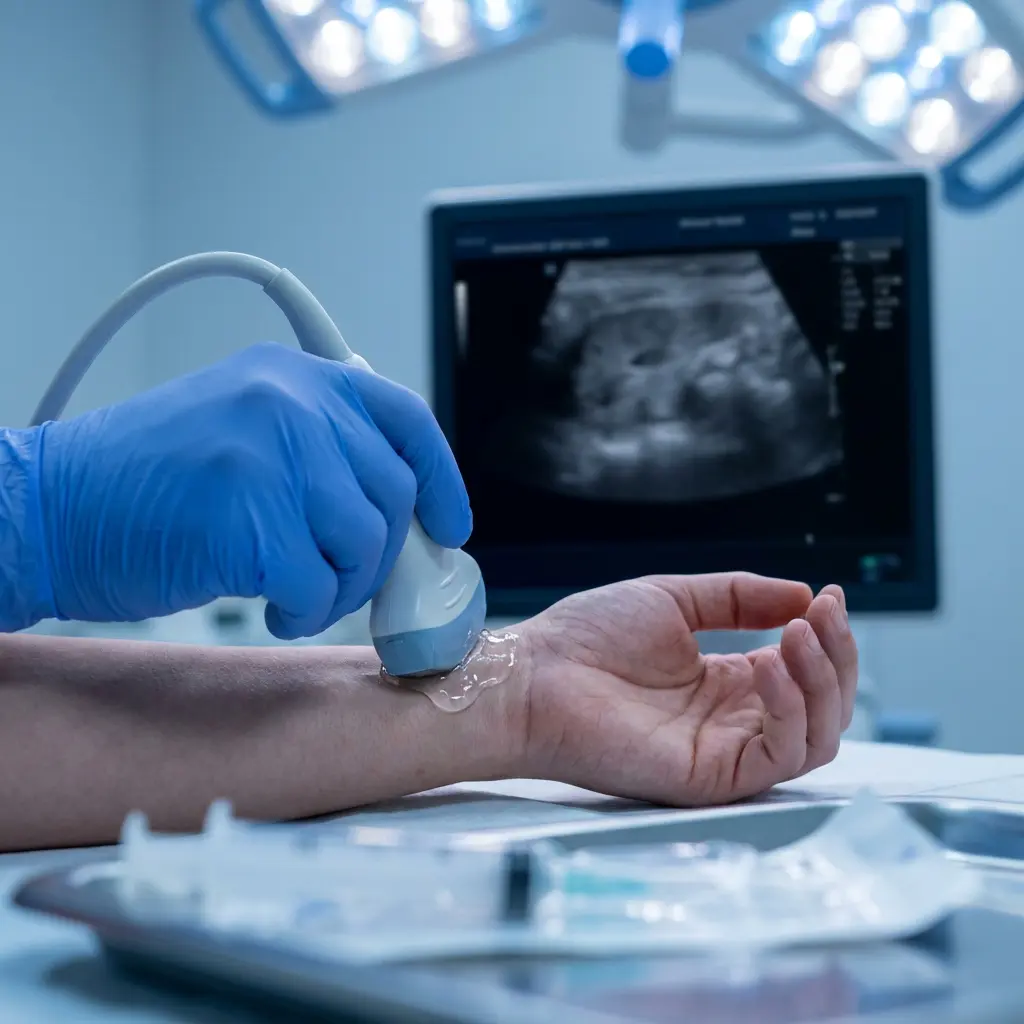
Wenn Anamnese, Untersuchung und Heimtests auf ein Karpaltunnelsyndrom hindeuten, werden häufig Zusatzuntersuchungen veranlasst, um die Diagnose zu sichern und die Schwere einzuschätzen.
- Nervenleitgeschwindigkeit (EMG/ENG): Diese Untersuchung gilt als diagnostischer „Goldstandard“. Der Nervus medianus wird mit milden elektrischen Impulsen stimuliert; gemessen werden Geschwindigkeit und Stärke der Signalweiterleitung. Beim Karpaltunnelsyndrom zeigt sich typischerweise eine Verlangsamung im Abschnitt, der durch den Karpaltunnel verläuft. So lässt sich das Ausmaß objektiv beurteilen.
- Ultraschall (USG): Die Sonografie wird zunehmend eingesetzt, weil sie den Nerv und die umliegenden Strukturen in Echtzeit sichtbar macht. Ärztinnen und Ärzte können u. a. die Querschnittsfläche des Nervs messen (bei Kompression oft vor der Engstelle vergrößert), die Struktur beurteilen und andere Ursachen wie Ganglien oder entzündliche Sehnenveränderungen erkennen.
- Bildgebung (Röntgen, MRT): Ein Röntgen des Handgelenks wird eher selektiv genutzt – etwa wenn knöcherne Ursachen vermutet werden, z. B. nach einem alten Bruch. Ein MRT des Handgelenks ist sehr detailliert, wird aber wegen Aufwand, Verfügbarkeit und Kosten meist für unklare oder atypische Fälle reserviert.
Behandlung: von Physiotherapie bis zu modernen Verfahren
Welche Therapie am besten passt, hängt von Intensität und Dauer der Beschwerden sowie vom Ausmaß der Nervschädigung in den Untersuchungen ab. Das Ziel bleibt immer gleich: Druck reduzieren, Schmerzen lindern und die Handfunktion wiederherstellen – kurz: die Behandlung des Karpaltunnelsyndroms so effektiv wie möglich gestalten.
Konservative Therapie: wann eine Operation nicht nötig ist
Bei leichten bis mittelgradigen Verläufen ohne Muskelatrophie beginnt man in der Regel mit nichtinvasiven Maßnahmen. Sie bringen oft eine deutliche Entlastung und können eine Operation vermeiden helfen.
- Schienen/Orthese und Entlastung: Eine Handgelenksschiene, die das Gelenk in Neutralstellung hält, ist zentral – besonders nachts, um die beugende Schlafposition zu verhindern, die Symptome häufig triggert.
- Physiotherapie: Manualtherapeutische Techniken können die Beweglichkeit der Handwurzel verbessern und Weichteile entspannen. Häufig eingesetzt werden auch „Nervengleitübungen“ (Neuromobilisationen) für den Nervus medianus, um seine Gleitfähigkeit und Durchblutung zu fördern.
- Medikamente/Injektionen: Kurzzeitig können NSAR eingesetzt werden, um Handgelenkschmerzen und Entzündungszeichen zu reduzieren. Falls Metamizol (in einigen Ländern als Pyralgina bekannt) als Schmerzoption diskutiert wird, lesen Sie bitte vorab die wichtigen Sicherheitsaspekte in unserem Überblick Pyralgina: Wirkung, Dosierung, Risiken und Agranulozytose. Bei stärkeren Beschwerden kommt – nach ärztlicher Entscheidung – eine lokale Kortikosteroid-Injektion unter Ultraschallkontrolle infrage. Sie wirkt entzündungshemmend und abschwellend und kann über Wochen bis Monate Erleichterung bringen.
Hydrodekompression: innovative, minimalinvasive Alternative zur Operation
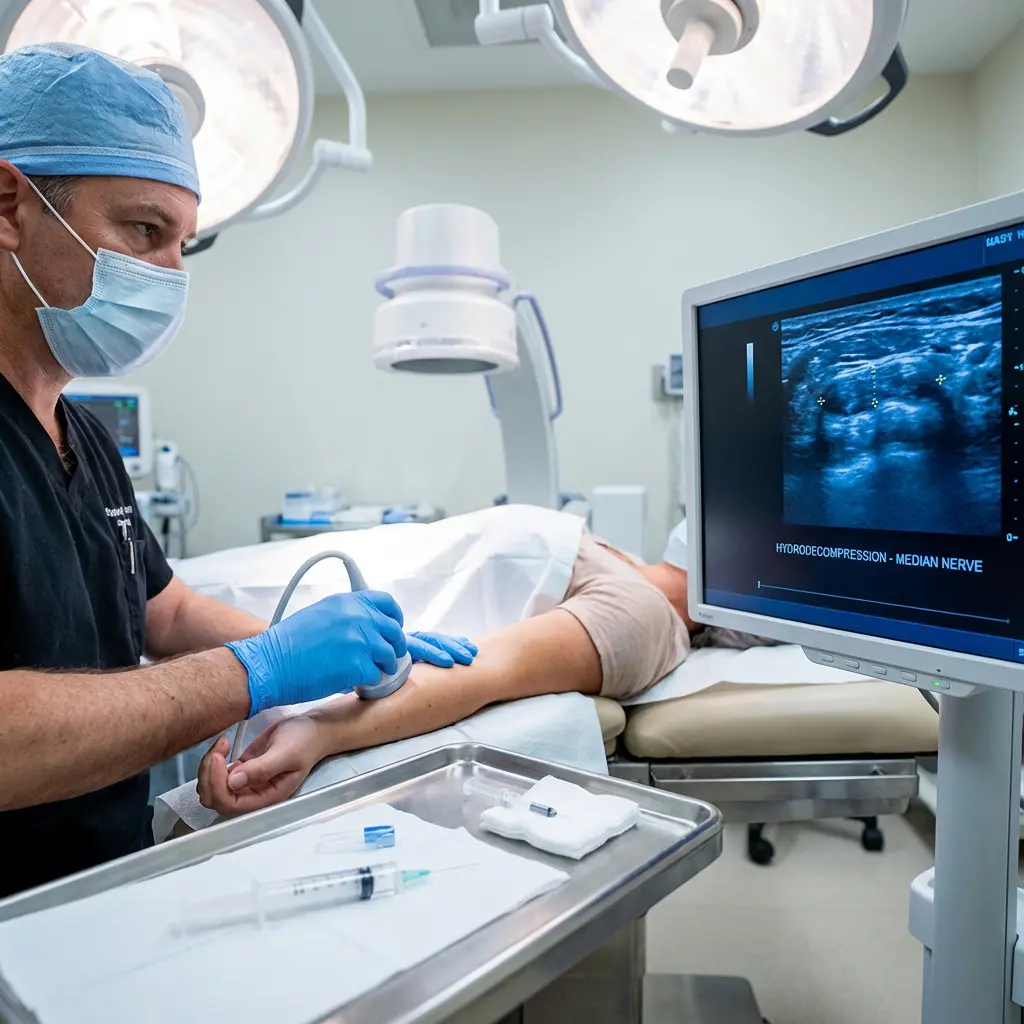
In den letzten Jahren hat sich die Hydrodekompression (Hydrodissektion) des Nervus medianus als Zwischenstufe zwischen konservativer Therapie und klassischer Operation etabliert.
- Wie läuft der Eingriff ab? Unter kontinuierlicher Ultraschallkontrolle wird eine sehr feine Nadel gezielt in die Nähe des eingeengten Nervs geführt. Anschließend wird eine Flüssigkeit (z. B. Kochsalzlösung mit Lokalanästhetikum) injiziert, die das Gewebe mechanisch „auseinanderdrückt“, den Nerv von umgebenden Strukturen löst und Verklebungen reduziert. Eine klinische Studie zur Hydrodissektion beim Karpaltunnelsyndrom beschreibt eine gute Wirksamkeit hinsichtlich Schmerzreduktion und Funktionsverbesserung.
- Vorteile: Minimalinvasiv bedeutet hier: kein Schnitt, keine Naht, keine klassische Operationswunde. Der Eingriff ist kurz, erfolgt in lokaler Betäubung, und viele Patientinnen und Patienten können rasch in den Alltag zurückkehren – meist ohne lange Ausfallzeit.
- Für wen geeignet? Besonders sinnvoll ist die Methode bei leichtem bis moderatem Karpaltunnelsyndrom, wenn konservative Maßnahmen nicht ausreichend geholfen haben und eine Operation möglichst vermieden werden soll.
Operative Behandlung: offenes vs. endoskopisches Verfahren
Wenn konservative Maßnahmen nicht greifen, die Symptome stark sind oder Untersuchungen eine deutliche Nervschädigung mit Muskelabbau zeigen, wird eine Karpaltunnel-Operation (Karpaltunnelspaltung) zur notwendigen Option. Dabei wird das quer verlaufende Band (Retinaculum flexorum) durchtrennt, wodurch dauerhaft mehr Platz entsteht und der Druck auf den Nerv nachlässt.
- Klassische (offene) Methode: Über einen mehrere Zentimeter langen Schnitt an der Handflächenseite wird das Band direkt dargestellt und durchtrennt. Das Verfahren ist bewährt und sehr effektiv. Nachteil können eine größere Narbe und eine etwas längere Erholungsphase sein.
- Endoskopische Methode: Über ein oder zwei kleine Schnitte (oft etwa 1 cm) werden Kamera und Instrumente eingeführt. Das Band wird von innen unter Sicht am Monitor gespalten. Vorteile sind meist weniger Weichteiltrauma, eine kleinere Narbe und häufig eine schnellere Rückkehr zu Arbeit und Alltag.
Mögliche Nebenwirkungen nach einer Karpaltunnel-Operation sind insgesamt selten, können aber z. B. Narbenschmerz, Infektion oder vorübergehende Griffschwäche umfassen. Eine strukturierte Nachbehandlung reduziert dieses Risiko deutlich.
Rehabilitation und Übungen: der Schlüssel zur vollen Belastbarkeit
Unabhängig davon, ob konservativ, minimalinvasiv oder operativ behandelt wird: Rehabilitation ist ein wesentlicher Baustein, um Funktion und Belastbarkeit zurückzugewinnen und Rückfällen vorzubeugen. Man kann es auch als gezielte Handgelenksrehabilitation verstehen – angepasst an den Befund und den Alltag.
Reha nach konservativer und operativer Therapie
Die Ziele sind klar: Schmerzen und Schwellung reduzieren, die Gleitfähigkeit von Nerv und Sehnen verbessern, Beweglichkeit aufbauen, Kraft steigern und alltagstaugliche Bewegungsmuster trainieren.
- Nach der Operation: Zunächst stehen Wundpflege und der Umgang mit der Narbe nach einer Karpaltunnel-Operation im Vordergrund. Nach der Heilung folgen Narbenmobilisationen, damit das Gewebe elastisch bleibt und nicht „zieht“. Danach werden schrittweise Beweglichkeits- und später Kräftigungsübungen ergänzt.
- Wie lange dauert die Erholung? Nach konservativer Therapie kann eine spürbare Besserung bereits nach einigen Wochen eintreten. Nach einer Operation sind leichte Alltagstätigkeiten häufig nach 2–3 Wochen möglich; volle Belastung wird je nach Tätigkeit und Methode meist nach etwa 6–12 Wochen erreicht.
Beispielübungen für zu Hause
Die folgenden Übungen sind in vielen Fällen gut verträglich – dennoch ist eine Rücksprache mit Ärztin/Arzt oder Physiotherapie sinnvoll, besonders bei starken Beschwerden. Führen Sie alles langsam aus und vermeiden Sie deutlichen Schmerz.
- Nervengleitübungen für den Nervus medianus (Neuromobilisation):
- Machen Sie eine Faust, der Daumen bleibt außen.
- Öffnen Sie dann die Hand und strecken Sie die Finger; der Daumen liegt an.
- Beugen Sie das Handgelenk nach hinten (als würden Sie „Stopp“ zeigen).
- Drehen Sie den Unterarm sanft nach außen, sodass die Handfläche weiter nach außen zeigt.
- Ziehen Sie mit der anderen Hand vorsichtig am Daumen, um ihn zu dehnen. 3–5 Sekunden halten. 5–10 Wiederholungen.
- Dehnung der Unterarmmuskulatur:
- Strecken Sie den Arm vor sich aus, Ellbogen gerade, Handfläche nach unten.
- Drücken Sie mit der anderen Hand das Handgelenk sanft nach unten, bis Sie die Dehnung auf der Oberseite des Unterarms spüren. 15–20 Sekunden halten.
- Dann die Handfläche nach oben drehen und das Handgelenk erneut sanft nach unten beugen, um die Gegenseite zu dehnen. 15–20 Sekunden halten.
- Kräftigung des Griffs:
- Beginnen Sie damit erst, wenn akute Symptome deutlich nachgelassen haben.
- Drücken Sie einen weichen Therapieball oder Handtrainer 3–5 Sekunden. 10–15 Wiederholungen.
Sicherheitsregeln: Trainieren Sie nie „durch den Schmerz“. Wenn eine Übung Kribbeln oder Taubheit verstärkt, brechen Sie ab oder reduzieren Sie die Intensität. In Phasen mit deutlicher Reizung sollten belastende Aktivitäten konsequent reduziert werden. Diese Hinweise gelten auch für Übungen beim Karpaltunnelsyndrom im Alltag.
Vorbeugung und Ergonomie: wie Rückfälle vermieden werden
Vorbeugung ist fast so wichtig wie die Behandlung des Karpaltunnelsyndroms – besonders für Menschen, die viel am Computer arbeiten oder Tätigkeiten mit hoher Handgelenksbelastung ausführen. Mit einigen einfachen Gewohnheiten lässt sich das Risiko für ein Karpaltunnelsyndrom deutlich senken.
- Ergonomie am Arbeitsplatz:
- Stellen Sie Stuhl und Tisch so ein, dass die Unterarme ungefähr parallel zum Boden liegen und das Handgelenk eine gerade Verlängerung des Unterarms bildet.
- Vermeiden Sie Druck auf harte Tischkanten; Gelauflagen können entlasten.
- Tastatur und Maus sollten so positioniert sein, dass keine dauerhafte Überstreckung oder starke Beugung nötig ist. Wenn Sie zusätzlich Ihre Bildschirmgewohnheiten strukturieren möchten, um Belastungsspitzen im Alltag zu reduzieren, kann auch unser Plan 7-Tage Digital Detox: Bildschirmzeit reduzieren ohne Verzicht hilfreich sein.
- Regelmäßige Pausen und Mini-Übungen:
- Machen Sie alle 30–60 Minuten kurze Pausen von wenigen Minuten.
- In den Pausen: Handgelenke kreisen, Finger strecken, Hände locker ausschütteln.
- Auslöser erkennen und anpassen: Achten Sie darauf, welche Bewegungen Ihre Beschwerden verstärken, und verändern oder begrenzen Sie diese. Auch die Haltung von Nacken und Schultern spielt eine Rolle, weil Spannung in diesem Bereich die Nervenfunktion der oberen Extremität beeinflussen kann.
Das Karpaltunnelsyndrom lässt sich in den meisten Fällen gut behandeln. Entscheidend sind ein frühes Erkennen der Symptome des Karpaltunnelsyndroms, eine saubere Diagnostik und eine individuell passende Therapie – von Physiotherapie und Schienen über minimalinvasive Verfahren bis hin zur Operation. Ergonomie und regelmäßige, gut dosierte Übungen bleiben die beste Investition in gesunde Hände.
Häufig gestellte Fragen (FAQ)
Was sind die häufigsten Symptome beim Karpaltunnelsyndrom?
Häufig sind Kribbeln, Taubheit und Schmerzen im Daumen sowie im Zeige- und Mittelfinger. Typisch ist eine Zunahme nachts, teils mit Aufwachen und dem Bedürfnis, die Hand auszuschütteln.
Wie wird der Phalen-Test durchgeführt und was bedeutet ein positives Ergebnis?
Beim Phalen-Test werden die Handgelenke für 60 Sekunden maximal gebeugt. Treten in dieser Zeit Taubheit oder Kribbeln in den typischen Fingern auf, spricht das für ein Karpaltunnelsyndrom, weil die Position den Druck im Karpaltunnel erhöht. Für weitere Details zur Diagnostik kann der Beitrag Karpaltunnelsyndrom – Symptome und Behandlung hilfreich sein.
Wann ist eine Operation beim Karpaltunnelsyndrom notwendig?
Eine Operation wird erwogen, wenn konservative Maßnahmen (z. B. Physiotherapie, Schiene) keine ausreichende Besserung bringen, die Beschwerden sehr stark oder dauerhaft sind oder wenn Untersuchungen eine fortgeschrittene Nervschädigung mit Muskelabbau zeigen.
Was ist eine Hydrodekompression (Hydrodissektion) des Nervus medianus?
Dabei wird unter Ultraschallkontrolle Flüssigkeit um den Nerv injiziert, um ihn mechanisch von Druck und Verklebungen zu lösen – ohne klassischen Hautschnitt. Eine gute Übersicht zu modernen Therapieansätzen bietet auch umfassender klinischer Überblick zum Karpaltunnelsyndrom.
Welche Übungen helfen bei Karpaltunnelsyndrom?
Häufig hilfreich sind Nervengleitübungen (Neuromobilisationen) für den Nervus medianus sowie sanfte Dehn- und später Kräftigungsübungen für Unterarm und Hand – regelmäßig, kontrolliert und ohne deutliche Schmerzprovokation.
Verursacht Computerarbeit ein Karpaltunnelsyndrom?
Langes Arbeiten am Computer – besonders bei schlechter Ergonomie – ist ein wichtiger Risikofaktor, aber selten die einzige Ursache. Meist kommen mehrere Faktoren zusammen, etwa anatomische Veranlagung, Begleiterkrankungen oder hormonelle Einflüsse.
Autoritative Quellen
- Carpal Tunnel Syndrome – StatPearls – NCBI Bookshelf – Vertrauenswürdiger, umfassender klinischer Überblick zum Karpaltunnelsyndrom (Diagnose, Symptome, Behandlung), verfasst von medizinischen Fachautorinnen und -autoren und gepflegt von einer führenden US-Forschungseinrichtung mit hoher wissenschaftlicher Autorität.
- Zespół cieśni nadgarstka – objawy, rozpoznanie i leczenie – Autoritatives polnisches Gesundheitsportal mit verständlichen, evidenzbasierten Erklärungen zu Symptomen, Diagnostik und Therapieoptionen; für Patientinnen und Patienten besonders praxisnah aufbereitet.
- Phalen’s Test – Physiopedia – Detaillierte, gut referenzierte Lernressource zur Durchführung des Phalen-Tests, seiner diagnostischen Bedeutung und klinischen Einordnung, erstellt von Fachpersonen aus Physiotherapie und Lehre.
- Tinel’s Test – Physiopedia – Fundierter Überblick zum Tinel-Test mit Beschreibung der Durchführung, diagnostischer Nutzung, Sensitivitäts-/Spezifitätsdaten und klinischem Kontext, gestützt auf Fachliteratur und Leitlinien.
- Nerve hydrodissection for carpal tunnel syndrome: A prospective, randomized, double-blind, controlled trial – Peer-reviewte klinische Studie (PubMed) mit belastbarer Evidenz zur ultraschallgeführten Hydrodissektion als innovativer minimalinvasiver Therapieoption beim Karpaltunnelsyndrom.



